Novos tratamentos contra o câncer podem dar reações na pele: o que fazer?
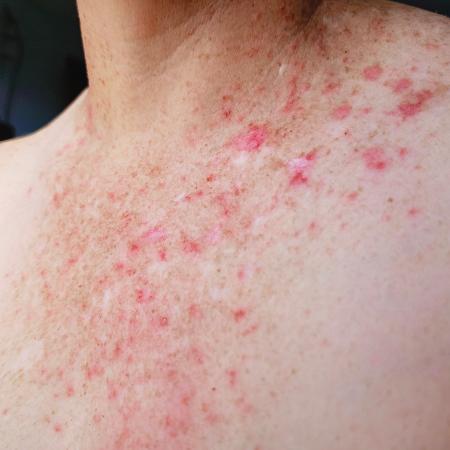
Até umas duas décadas atrás, quando a quimioterapia convencional dominava o tratamento do câncer, muitos pacientes já sentiam seus efeitos na pele. As drogas, principalmente aquelas usadas para combater tumores de mama e de intestino, podiam deixar as palmas das mãos e as plantas dos pés vermelhas e descascando. Sem contar a extrema sensibilidade ao sol e a queda dos cabelos.
Isso, porém, às vezes é fichinha perto do que se vê hoje. Embora pouca gente fale disso, as reações dermatológicas estão entre as mais comuns e as mais precoces quando alguém usa algumas das armas mais recentes da oncologia. Leia, a terapia-alvo e a imunoterapia, que, de tão eficazes, se tornam estratégias terapêuticas comuns. No entanto, não são isentas de efeitos colaterais.
Um prurido que, para uns, beira o infernal costuma acompanhar cerca de metade dos pacientes que usam imunoterápicos para vencer um melanoma, por exemplo. E esse sintoma, capaz de atormentar durante o tratamento de outros cânceres também, pode aparecer junto dos mais diversos tipos de erupção cutânea, com e sem bolhas, e por um ressecamento importante da pele.
"Aliás, o prurido intenso pode ser o primeiro passo de problemas até mais graves, que vão exigir internação por serem potencialmente fatais. Por isso que digo a cada paciente: se aparecer qualquer coisa diferente na pele, me ligue", conta a dermatologista Luiza Kassuga Roisman, colaboradora do ECA-QT, o ambulatório de efeitos adversos cutâneos que ela viu nascer de perto no INCA (Instituto Nacional de Câncer), no Rio de Janeiro.
A ideia desse ambulatório surgiu há dez anos, a partir de uma conversa entre o chefe da dermatologia e um oncologista. A jovem médica, que naqueles tempos fazia mestrado na instituição, logo entrou no assunto. Em parte, por uma vivência pessoal. "Minha avó teve câncer de pulmão e usou erlotinibe, uma terapia-alvo que fazia efeito colateral pra caramba", conta.
Ela própria começava a encontrar no hospital do INCA pacientes submetidos à terapia-alvo ou à imunoterapia com problemas de pele, cuja gravidade variava um bocado. "Além de depender da molécula prescrita, pode existir uma predisposição genética maior ou menor a essas reações", explica. "Mas, na época, não tínhamos tanto conhecimento", relembra. "A maior parte das informações vinha de artigos de fora, principalmente do Memorial Sloan Ketterting, o famoso centro de câncer nova-iorquino, que já acumulava muitos casos em que aplicaram esses novos tratamentos. Eu devorava esses estudos."
De lá para cá, a doutora Luiza atendeu centenas e centenas de pacientes de câncer que apresentaram reações de pele. Na última sexta-feira, dia 8, compartilhou um pedaço dessa experiência no XXV Congresso SBOC, promovido pela Sociedade Brasileira de Oncologia Clínica.
No evento, ela mostrou que, para a maioria deles, é possível oferecer um bom alívio. Mas isso não acontece com qualquer pomada — é preciso ter por perto um dermatologista que entenda onde exatamente age a molécula selecionada pelo oncologista para combater determinado tumor. "Aliás, melhor seria se o paciente consultasse esse dermato antes mesmo de iniciar o tratamento do câncer", defende.
Afinal, a jornada de quem busca a cura de uma doença maligna já é difícil. Não precisa ser ainda mais dura coçando, ardendo e pinicando o tempo todo. Definitivamente, não precisa ser assim.
Por que a pele é afetada?
Fique claro que, no enfrentamento do câncer, a terapia-alvo inaugurou uma nova era em que os medicamentos, feito mísseis teleguiados, seguem praticamente direto a um ponto específico ou, melhor explicando, a um receptor abundante nos tumores.
Ao se encaixar nele, essas drogas dificultam a multiplicação das células malignas, mas sem destruir os tecidos sadios na vizinhança — algo que a quimioterapia convencional fazia. Ou seja, tendo o câncer como alvo predileto, sem atacar a região seu redor, essas terapias diminuíram à beça os efeitos colaterais. Mas a pele... Ah, a pele é exceção!
O que a doutora Luiza começava a entender em 2014, quando criaram o ambulatório de efeitos adversos cutâneos, é que o alvo dessas terapias muitas vezes são os receptores de tirosina-quinase — aliás, era bem ali que o tal erlotinibe, prescrito para a sua avó, agia.
"O problema é que esses receptores bloqueados pela terapia-alvo do câncer estão muito presentes na pele também", diz ela. "Daí que surgem diversos tipos lesões." No caso, "diversos tipos" porque há diferentes receptores de tirosina-quinase no tecido cutâneo, numerados de 1 a 4.
De modo geral, o bloqueio desses receptores impede o bom funcionamento dos queratinócitos — e oito em cada dez células da epiderme são queratinócitos, para você ter noção da confusão armada. Eles, então, entram em parafuso. Ou, nas palavras da doutora Luiza, "entram em choque, liberando um monte de citocinas inflamatórias".
Um dos possíveis resultados é uma lesão que parece acne, mas não é. A causa é diferente e o tratamento, também. Em geral, as pústulas — bolinhas com pus — se espalham por toda a face e pelo tórax. "Se bem que, no tratamento de tumores de intestino e de pulmão, elas podem acometer o corpo inteiro, inclusive o couro cabeludo", observa a dermatologista. "Provavelmente as áreas seborreicas da pele têm uma quantidade maior desses receptores".
O fato é que terapias-alvo para tumores de fígado, tireoide e mama — além daquelas para os cânceres de intestino e pulmão, já citados — oferecem um belo risco de reações de pele.
E a imunoterapia?
Mais recente ainda, ela hoje parece ser a bola da vez no tratamento oncológico em todo o mundo, ao atiçar o próprio sistema imunológico do paciente para derrotar o câncer. Para isso, lança mão de anticorpos monoclonais, criados sob medida em laboratório.
As reações de pele são mais observadas nos tratamentos contra tumores de pulmão, intestino e melanoma — este merece destaque porque as efeitos adversos cutâneos são até 40% mais frequentes.
"Um câncer sempre engana o sistema imunológico, que não consegue perceber que suas células são anômalas para, então, destrui-las", explica a dermatologista. "O que a imunoterapia faz é abrir o canil para os cães atacarem as células malignas. No entanto, esse sistema imune permanentemente ativado libera uma cascata de substâncias que inflamam a pele."
No tumor de mama, é diferente
Embora a imunoterapia usada contra o câncer de mama cause reações cutâneas, elas são diferentes do restante. "Isso porque, apesar de esse tratamento usar um anticorpo monoclonal, em vez de mexer com os linfócitos de defesa, ele bloqueia aqueles mesmos receptores de tirosina-quinase da terapia-alvo", explica a dermatologista.
Resultado: no final das contas, as lesões de pele tendem a ser as mesmas nos dois tipos de tratamento. Na maioria das vezes, são controláveis e tendem a sumir quando a guerra contra o câncer termina ou dá uma trégua.
Já as lesões provocadas pela imunoterapia raiz, vamos apelidar assim, podem durar. "Uma vez que as células de defesa foram ativadas, não há muita volta", nota a dermatologista.
Pele despigmentada
Isso pode acontecer com uma boa parte dos pacientes que fazem imunoterapia contra o melanoma. "O problema começa localizado, mas pode evoluir enquanto o tratamento avança", diz a doutora Luiza. A aparência é a do vitiligo.
Não há uma solução, a não ser orientar a pessoa para não tomar sol, evitando queimaduras. "O que poderia conter a despigmentação seria receitar imunossupressores, quando o que queremos é o inverso, buscando ativar as células de defesa para que ataquem o melanoma." Ou seja, tentar manter a pele pigmentada está fora de cogitação.
Cuidado com as bolhas
Quando elas aparecem por causa da imunoterapia, quase sempre estão no tronco e nos membros. Merecem atenção. "Podemos ser obrigados a pedir a interrupção temporária do tratamento contra o câncer", lamenta informar a dermatologista. "Pelo menos, até entender a causa, eventualmente com a ajuda da biópsia."
Pode ser um problema fácil de resolver. Mas pode ser, também, o primeiro sinal de reações sérias, que culminam soltando toda a pele. Ameaçada de ficar em carne viva, a pessoa deve ser internada, como se tivesse sofrido uma grande queimadura.
Para acalmar a pele
A maioria dos casos, contudo, não são desesperadores assim. "Muitas vezes, conseguimos uma boa melhora receitando um creme hidratante, um corticoide de uso tópico e um anti-histamínico oral", informa a dermatologista. Os remédios variam conforme o receptor exato que está sendo bloqueado na célula da pele. "Brinco que, se sabemos o alvo da medicação usada pelo oncologista, fica fácil", diz ela.
Uma consulta prévia ajuda bastante, até para o dermato dar orientações. E mais: às vezes, é possível receitar remédios capazes de prevenir uma parte dos efeitos adversos — e isso, sim, é um alívio.


















Deixe seu comentário
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Leia as Regras de Uso do UOL.