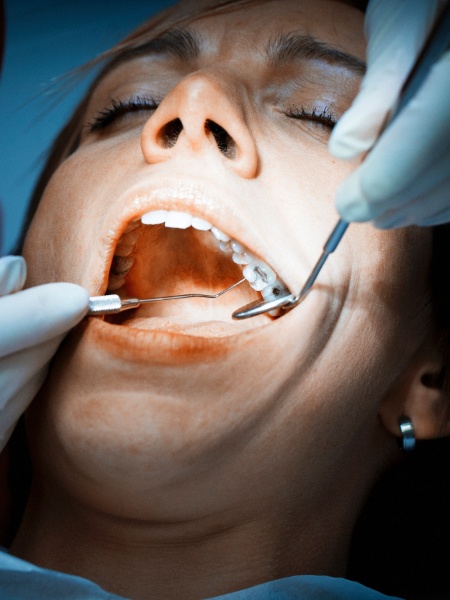
Dengue: febre, dor de cabeça, atrás do olho e no corpo são sinais da doença

Você já deve saber: colocar areia nos vasos, deixar bacias viradas para baixo, tratar a piscina e caprichar no uso do repelente para evitar o mosquito da dengue. O Aedes aegypti desembarcou no Brasil ainda no período colonial, chegou até a ser vencido, mas, desde 1981, desafia o governo nos meses mais quentes do ano. E não pense que é só por aqui: a Organização Mundial da Saúde (OMS) diz que quase 4 bilhões de pessoas, em 128 países, vivem em regiões de risco para a doença. O crescimento é recente: antes de 1970, apenas em 9 deles havia registro de epidemias.
Doença é causada por vírus
A dengue é uma das diversas doenças febris causadas por arbovírus —transmitidos por picadas de insetos, principalmente mosquitos. Ela é, hoje, a arbovirose mais frequente nos seres humanos. O agente causador pertence à família Flaviviridae, da qual também faz parte o vírus da febre amarela.
Existem quatro sorotipos de vírus da dengue (DEN-1, DEN-2, DEN-3 and DEN-4) e todos se manifestam da mesma forma. O quadro é leve e autolimitado para a maioria dos pacientes - a conhecida "dengue clássica", que pela nova classificação passou a ser chamada de "dengue sem sinais de alarme". Mas alguns casos podem se complicar e evoluir para a chamada "dengue grave".
Imunidade
Algum tempo depois de se recuperar da infecção, a pessoa se torna imune apenas contra aquele sorotipo específico e pode ter dengue de novo se tiver contato com os outros três. O problema é que ser infectado com sorotipos diferentes aumenta o risco de adquirir uma versão mais perigosa da doença, a dengue grave (ou, pela antiga classificação, dengue hemorrágica).
Período de incubação
Após a picada, o vírus começa a se replicar nos linfonodos (gânglios linfáticos) e, então, se espalha pelo organismo. Os sintomas surgem após um período que pode variar de três a 15 dias.
Sintomas

A maioria das pessoas não percebe que foi infectada ou apresenta apenas manifestações leves, tanto que cerca de 70% nem chegam a procurar tratamento. Mas, em geral, a dengue clássica costuma causar:
- Febre (geralmente alta, de 39 °C a 40 ºC, que começa de repente);
- Dor de cabeça;
- Dor atrás dos olhos (retro-orbitária);
- Fotofobia (sensibilidade à luz);
- Cansaço forte (astenia);
- Dor muscular (mialgia);
- Dor articular (artralgia).
Também podem surgir:
- Manchas vermelhas na pele (exantema), com ou sem coceira;
- Perda de apetite;
- Náuseas e vômitos;
- Diarreia.
Evolução da doença
A primeira manifestação da dengue clássica é a febre de início abrupto, que dura de dois a sete dias, associada a dores e fadiga. Manchas ou erupções na pele são observadas em 50% dos casos, e, com frequência, só depois que a febre desaparece. O cansaço também pode se estender um pouco.
A maioria das pessoas se recupera após três ou quatro dias de febre. Mas alguns casos (de 1% a 5%, segundo diferentes pesquisas) podem evoluir para a dengue grave, por isso é bom ficar atento. Nesses pacientes, é comum o quadro se agravar após melhora da febre.
Os sinais de alerta para a dengue grave são:
- Dor abdominal intensa e contínua;
- Vômitos persistentes;
- Aumento do volume do fígado (hepatomegalia);
- Diminuição excessiva da temperatura (hipotermia);
- Manifestações hemorrágicas (como sangramento na gengiva, presença de sangue nas fezes ou pontos vermelhos na pele, chamados petéquias);
- Sonolência ou irritabilidade;
- Diminuição da frequência urinária;
- Desconforto para respirar;
- Queda da pressão arterial, tontura ou desmaio.
Quando buscar atendimento?
Em geral, quem apresenta febre alta deve sempre consultar um médico, especialmente se for criança, idoso, gestante ou tiver doença crônica.
Quando buscar o serviço de urgência ou emergência?
Diante de febre alta acompanhada de 2 ou mais das seguintes manifestações:
- Náusea ou vômito;
- Manchas ou erupções na pele;
- Dor muscular;
- Dor articular;
- Dor abdominal;
- Pontos vermelhos na pele ou sangramento na gengiva (sinal de hemorragia);
- Queda no número de leucócitos.
Como diferenciar a dengue da zika, chikungunya e febre amarela?
Todas essas doenças são causadas por picadas de mosquito, provocam dor e febre e são mais frequentes nos meses mais quentes do ano. A diferenciação só pode ser feita pelo médico, mas alguns detalhes podem ser mencionados:
Chikungunya As dores nas articulações são mais fortes e elas ficam inchadas, enquanto na dengue predominam as dores musculares, na cabeça e atrás dos olhos.
Zika A febre não costuma ser alta; as manchas na pele são mais frequentes e a conjuntivite é outro sintoma comum.
Febre amarela Pode começar como a dengue clássica, mas, depois de alguns dias, a pessoa pode ter hepatite — olhos e pele ficam amarelados, daí o nome da doença. É importante contar para o médico que você esteve em alguma região com casos detectados de febre amarela em macacos ou humanos.
Diagnóstico
Na maioria das vezes, o diagnóstico é feito apenas com a análise dos sintomas e dados do paciente (onde ele vive, regiões visitadas nos últimos dias etc.). De acordo com a classificação de risco, podem ser solicitados exames de sangue: hemograma, contagem de plaquetas e dosagem de albumina são os mais importantes na suspeita de dengue, especialmente se houver sinais de alarme ou se a pessoa tiver alguma doença crônica grave.
Existem protocolos do Ministério da Saúde para prevenção e controle das arboviroses urbanas, e exames específicos para pesquisa do vírus podem ser indicados de acordo com o tempo de doença e a situação epidemiológica da região onde o paciente vive ou esteve. Existe um teste rápido que detecta o vírus até o oitavo dia da doença. Depois desse período, é preciso fazer uma sorologia —que acusa a presença de anticorpos contra o vírus.
Tratamento
Não existe tratamento específico para a dengue, apenas suporte para os sintomas. As prioridades são repouso e hidratação adequada, que pode ser feita em casa ou em ambiente hospitalar, dependendo da gravidade do caso. Para a maior parte dos pacientes sem complicações, as medidas mais recomendadas são:
- Retorno para reavaliação no primeiro dia sem febre ou no quinto dia da doença, se houver persistência da febre;
- Retorno imediato ao identificar sinais de alarme;
- Não se automedicar;
- Hidratação oral, que deve ser mantida por um ou dois dias após a febre ceder;
- Não interromper a alimentação (o aleitamento materno dever ser mantido e estimulado);
- Utilizar os remédios indicados pelo médico (em geral são prescritos analgésicos antitérmicos, remédios antienjoo ou para alívio da coceira).
Atenção: em caso de suspeita de dengue, não utilize remédios à base de ácido acetilsalicílico (aspirina, ASS etc), pois eles podem aumentar o sangramento.
Cura e complicações
Na maioria dos casos, a dengue tem cura espontânea depois de aproximadamente dez dias. A principal complicação é quando o paciente tem a forma grave, pode perder muito sangue e entrar em choque, ou seja, o coração perde a capacidade de bombear o sangue para o corpo todo, o que pode causar problemas graves em diversos órgãos e até levar à morte.
Assim como outras infecções, a dengue pode, em casos raros, levar ao desenvolvimento da Síndrome de Guilliain-Barre, encefalite e outras complicações neurológicas.
Como ajudar um familiar com dengue?
- Ao identificar febre alta com ou sem outros sintomas suspeitos, leve a pessoa para um serviço médico.
- Não dê medicamentos sem orientação médica (lembre-se que alguns podem aumentar o sangramento).
- Leve a pessoa de volta para o médico ou hospital em caso de piora dos sintomas ou conforme a orientação feita no primeiro atendimento.
- Procure oferecer muito líquido (água, sucos, sopas etc.).
- Não interrompa a alimentação; ofereça comida de acordo com a aceitação do paciente.
- Ajude a pessoa a manter repouso.
Aedes, o vilão da dengue
A dengue é transmitida pela picada das fêmeas do mosquito Aedes aegypti, comum em regiões urbanas de países tropicais (como o macho não produz ovos, ele não precisa de sangue). O vetor foi descrito pela primeira vez em 1762, e recebeu o nome de Culex aegypti (mosquito egípcio). Em 1818, com a correta identificação do gênero Aedes, o transmissor recebeu nome e sobrenome definitivos. O mosquito é escuro com listras brancas, e costuma ter de 4 a 6 milímetros de comprimento.
Hábitos do vetor
O Aedes é mais ativo durante o dia e costuma picar mais ao amanhecer e ao entardecer, embora possa picar também à noite. Ele ataca mais as partes baixas do corpo, como pés e canelas. É extremamente discreto, não faz barulho e foge rápido com qualquer movimento. Gosta de ficar em casas e locais frequentados por gente, e se esconde embaixo de mesas, atrás dos móveis, entre cortinas ou prateleiras.
Como diferenciar o Aedes de outros mosquitos?
O mosquito da dengue é escuro com listras brancas, enquanto o Culex, o popular pernilongo, é marrom e costuma ser um pouco maior e mais fácil de ser visto. O Culex costuma picar com mais frequência durante à noite —ele é atraído pelo gás carbônico emitido na respiração humana e voa próximo do rosto, fazendo um zumbido característico. Ao contrário do mosquito da dengue, o pernilongo prefere depositar seus ovos em água poluída. Mas ambos costumam se esconder perto dos móveis e adoram locais em que há vítimas disponíveis, como casas, escolas, estabelecimentos comerciais etc.
Transmissão
O ciclo de transmissão começa quando o mosquito pica uma pessoa infectada com o vírus. Basta um único contato para ganhar o poder de espalhar o vírus enquanto estiver vivo —e olha que um Aedes pode gerar 1.500 descendentes durante a vida. Depois da cópula, a fêmea se alimenta de sangue e, três dias depois do suprimento necessário, já está pronta para desovar.
Criadouros
Depósitos de água parada e limpa são o local preferido das fêmeas do Aedes para depositar os ovos, e mesmo pequenas quantidades, como as que se acumulam em folhas secas ou tampinhas, servem como criadouro. Os ovos ficam bem na superfície da água, por isso as autoridades recomendam que as pessoas esfreguem as paredes dos recipientes que não podem ser eliminados —os futuros mosquitos não medem nem meio milímetro, por isso podem ficar grudados ali e passar despercebidos.
Em apenas 15 horas, os ovos ganham resistência ao ressecamento. Isso significa que eles podem sobreviver por até 450 dias sem água, e transportados para outras localidades. Assim que houver uma nova chuva e o clima estiver quente, a eclosão acontece. Agora você entendeu por que o Aedes aegypti é tão eficiente para se reproduzir?
Breve história da dengue no Brasil
O mosquito da dengue é originário do Egito, na África, e se espalhou para países tropicais e subtropicais no século 16, durante as Grandes Navegações. A primeira epidemia na América do Sul ocorreu no século 19, no Peru, e os primeiros relatos em solo brasileiro são do início do século 20. Nessa época, a principal preocupação das autoridades era com a febre amarela, então transmitida nas cidades pelo Aedes aegypti. Em 1955, o Brasil erradicou o mosquito com o uso de um inseticida químico. O relaxamento das medidas levou à reintrodução do vetor.
A primeira epidemia de dengue do país ocorreu em 1981-1982, em Boa Vista (RR), segundo o Ministério da Saúde. Em 1986, atingiu o Rio de Janeiro e algumas partes do Nordeste. De lá para cá, a dengue vem causando problemas todo ano, nos meses mais quentes, com epidemias associadas à introdução de novos sorotipos ou alteração do sorotipo predominante.
Os mosquitos também têm apresentado mais resistência aos inseticidas utilizados, e esses produtos químicos devem ser usados com cuidado perto das pessoas. A principal estratégia de combate, portanto, é eliminar os criadouros, o que depende de investimentos, tratamento adequado do lixo, abastecimento de água e educação.
Há poucos anos, o mosquito passou a transmitir também dois outros vírus temidos pelos brasileiros —o da zika e da chikungunya, e há o temor de que o Aedes volte a transmitir a febre amarela urbana, à medida que a versão silvestre alcança grandes cidades do Sudeste.
Incidência no mundo
Uma estimativa recente da OMS indica que 390 milhões de pessoas sejam infectadas pela dengue a cada ano, sendo que 96 milhões manifestam a doença e 500 mil precisam ser hospitalizadas por causa dela. A taxa de mortalidade é estimada em 2,5%.
Nos últimos anos, as epidemias não apenas se espalharam pelo mundo, como se tornaram mais intensas. A partir de 2010, foram registrados casos importados na Europa; em 2014, na China e no Japão; em 2015, o sul dos Estados Unidos sofreu com a dengue, e até a Argentina, distante dos trópicos, teve um surto em 2018.
E no Brasil?
Em 2017, último ano para o qual existe um levantamento completo, foram registrados mais de 239 mil casos prováveis de dengue (leva tempo para que a confirmação seja registrada, quando possível). Em 2018, até o dia 10 de dezembro, foram mais de 247 mil casos prováveis, o que representa uma incidência de quase 119 casos por 100 mil habitantes. Foram confirmadas 141 mortes pela doença, um pouco menos do registrado no mesmo período do ano anterior.
Prevenção da dengue
As únicas formas de prevenção da dengue envolvem a eliminação dos possíveis criadouros e evitar as picadas. Isso inclui medidas como:
- Manter a caixa d'água sempre fechada;
- Manter tonéis e barris de água tampados;
- Lavar semanalmente, com escova e sabão, as paredes dos tanques usados para armazenar água;
- Encher de areia até a borda os pratos de plantas;
- Colocar no lixo todo objeto descartado que possa acumular água;
- Acondicionar o lixo em sacos plásticos e manter a lixeira sempre tampada;
- Manter as calhas limpas;
- Não deixar água acumulada sobre as lajes;
- Tratar a água da piscina e cobri-la quando não estiver sendo usada;
- Remover todos os recipientes que possam acumular água em casa, como garrafas, latas e pneus;
- Usar roupas que diminuam a exposição da pele durante o dia, quando os mosquitos são mais ativos, durante os surtos.
- Usar repelentes e inseticidas, seguindo as instruções do rótulo;
- Usar telas e mosquiteiros (especialmente quem dorme durante o dia, como bebês, pacientes acamados e trabalhadores noturnos.
Existe vacina contra dengue?
Existe uma vacina disponível em clínicas particulares, no Brasil, que oferece proteção contra os quatro sorotipos, mas a Anvisa (Agência Nacional de Vigilância Sanitária) contraindica seu uso por quem nunca teve contato com nenhum dos quatro vírus da dengue. Ou seja: só deve ser imunizado quem passar por exames que confirmem a infecção anterior por algum dos sorotipos. Há outra versão da vacina, desenvolvida pelo Instituto Butantan (SP), em fase de estudos clínicos.
Fontes: André Siqueira, médico infectologista do Instituto Nacional de Infectologia Evandro Chagas - Fundação Oswaldo Cruz - INI/Fiocruz; Melissa Falcão, médica infectologista membro do Comitê de Arboviroses da Sociedade Brasileira de Infectologia; Centro de Controle e Prevenção de Doenças dos Estados Unidos (CDC); Ministério da Saúde; Organização Mundial da Saúde (OMS); Organização Pan-Americana de Saúde (Opas-Brasil); e Secretaria de Saúde do Estado de São Paulo.
SIGA O UOL VIVABEM NAS REDES SOCIAIS
Facebook - Instagram - YouTube











ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.